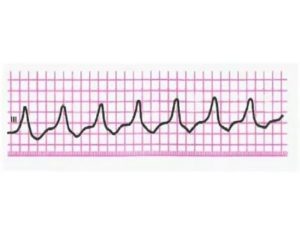
Тахикардия — это учащенное сердцебиение. Пароксизмальная тахикардия — это внезапные приступы увеличения частоты сердечных сокращений, обычно больше 140 ударов в минуту.
Во время приступа человек ощущает усиленное и учащенное сердцебиение, иногда боль в груди, головокружение, резкую слабость, чувство страха, нехватки воздуха и др.
Тяжелые случаи пароксизмальной тахикардии могут сопровождаться обмороком и даже развитием опасных осложнений со стороны сердечно-сосудистой системы. Однако это случается редко.
Обычно приступ тахикардии очень короткий и легко останавливается человеком самостоятельно, с помощью специальной техники — вагусных проб, например, задержки дыхания или надавливания на глазные яблоки.
Пароксизмальная тахикардия может развиваться у любого человека в любом возрасте, а больше всего заболеванию подвержены дети и молодые люди. Как правило, по мере старения человека приступы тахикардии происходят чаще и длятся дольше.
Иногда приступ учащенного сердцебиения возникает в результате внеочередного сокращения сердца (экстрасистолы). Экстрасистолы встречаются у абсолютно здоровых людей.
Их количество увеличивается при употреблении большого количества алкоголя или кофеина, во время стресса или после курения.
Анатомической основой пароксизмальной тахикардии, как правило, является дополнительный пучок проведения нервных импульсов в сердце, за счет которого регуляция ритма иногда нарушается.
Редким и более тяжелым видом пароксизмальной тахикардии является желудочковая тахикардия. В этом случае у приступа учащенного сердцебиения обычно бывают серьезные причины: инфаркт миокарда, пороки сердца, гипертония и др. Желудочковые тахикардии тоже могут прекращаться самостоятельно.
Но при выявлении этого нарушения ритма врач обязательно порекомендует госпитализацию в больницу, так как это очень опасное состояние, которое может закончиться смертельно. Далее в статье речь пойдет в основном о наджелудочковых (суправентрикулярных) видах пароксизмальной тахикардии.
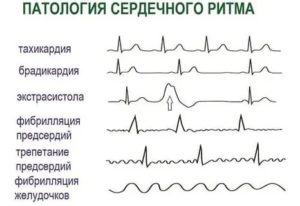
Пароксизмальная тахикардия возникает периодически в виде внезапных приступов. Сердце начинает биться сильнее и чаще, однако интервалы между ударами сохраняются равными, то есть сердцебиение остается ритмичным. Если удары сердца кажутся аритмичными, возможно произошло другое нарушение ритма — мерцательная аритмия или фибрилляция предсердий.
Во время приступа пароксизмальной тахикардии возможно появление дополнительных признаков:
- боль в груди;
- головокружение;
- предобморочное состояние;
- ощущение нехватки воздуха (одышка);
- резкая слабость.
В редких случаях возможен обморок из-за резкого снижения кровяного давления.
Приступ (пароксизм) тахикардии продолжается несколько секунд или минут. В очень редких случаях симптомы сохраняются на протяжении нескольких часов или дольше. Приступы учащенного сердцебиения могут повторяться по несколько раз в день или 1-2 раза в год. Заболевание редко представляет угрозу для жизни, однако при появлении симптомов следует сразу же обратиться к врачу.
При возникновении сильной боли в груди, нарушении дыхания и слабости необходимо вызвать скорую помощь по номеру 03 со стационарного телефона, 112 или 911 — с мобильного.
Приступы тахикардии происходят из-за нарушения передачи электрических импульсов в сердце. За его равномерную работу отвечает небольшая группа клеток, расположенных в верхней части сердца — в синусном узле. Он генерирует электрические сигналы, которые распространяются по проводящим путям на предсердия, из-за чего они сокращаются и толкают кровь дальше — в желудочки.
После этого сигнал попадает в другую группу клеток, расположенную в средней части сердца, — предсердно-желудочковый узел. Оттуда сигнал проходит по проводящим путям желудочков, из-за чего они сокращаются и выталкивают кровь из сердца в кровеносные сосуды организма.
https://www.youtube.com/watch?v=WfM6u5Lwa_s
При нарушении работы этой системы и происходят приступы тахикардии, во время которых по сердцу проходят более быстрые сигналы, что повышает частоту сердцебиения. В большинстве случаев это проходит в течение нескольких секунд, минут или часов.
Существуют различные нарушения электрической активности сердца. Одним из распространенных является синдромом Вольфа — Паркинсона — Уайта (WPW-синдром).
У людей с WPW-синдромом с рождения между предсердиями и желудочками есть дополнительный путь проведения (пучок Кента), из-за которого в сердце периодически происходят «короткие замыкания».
Нервный импульс бегает по короткому кругу, в обход естественных путей, вызывая приступ тахикардии.
Однако пароксизмальная тахикардия может возникать и без дополнительных проводящих путей, а иногда это случается из-за того, что электрический сигнал из другой части сердца оказывается сильнее, чем сигнал из синусного узла.
- Факторы риска пароксизмальной тахикардии
- Как остановить приступ пароксизмальной тахикардии
- Учащенное сердцебиение. Лечение частого и сильного сердцебиения. Давление и сердцебиение: что делать, когда сильно стучит сердце?
- Распространенные причины учащенного сердцебиения
- Учащенное сердцебиение при повышенном давлении
- Учащенное сердцебиение при пониженном давлении
- Учащенное сердцебиение при нормальном давлении
- Когда сердцебиение – повод обратиться к врачу?
- Чем поможет врач при сильном сердцебиении?
- Как эффективно бороться с тахикардией при ВСД
- Какие виды тахикардии при ВСД встречаются чаще всего
- Как решать проблему
- Помогают ли медикаменты
- Советы специалиста: как успокоить сердцебиение при ВСД
- Тахикардия (сердцебиение) при неврозе и ВСД: симптомы, причины, лечение
- Взаимосвязь с нагрузкой
- Профилактика
- Как возникает тахикардия
- Методы диагностики заболевания
- Классификация
- Вегетососудистая дистония
- Что такое ВСД
- Причины и симптомы ВСД
- Методы диагностики
- Лечение вегетососудистой дистонии
Факторы риска пароксизмальной тахикардии
Пароксизмы тахикардии обычно происходят после экстрасистолы — внеочередного сокращения сердца. Изредка экстрасистолы бывают и у здоровых людей. Однако их вероятность повышают следующие факторы:
- некоторые медикаменты, например, лекарства от бронхиальной астмы, биодобавки и противопростудные препараты;
- чрезмерное употребление кофеина или алкоголя;
- усталость, стресс или нервное потрясение;
- курение.
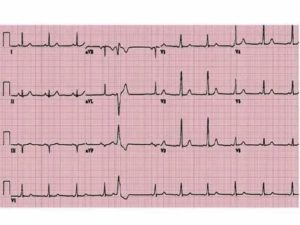
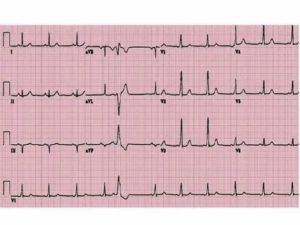
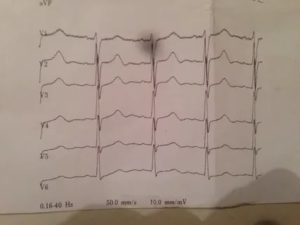
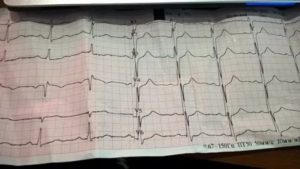
Если вас беспокоят приступы учащенного сердцебиения, обратитесь к кардиологу. Для диагностики заболевания вас, прежде всего, направят на электрокардиограмму (ЭКГ). ЭКГ записывает сердечный ритм и электрическую активность сердца. Данная процедура проводится в поликлинике, длится несколько минут, не требует специальной подготовки и абсолютно безболезненна.
В ходе ЭКГ на руки, ноги и грудь наклеиваются электроды, от которых идут провода к электрокардиографу. При каждом сокращении сердца оно генерирует слабый электрический сигнал.
Электрокардиограф регистрирует эти сигналы на бумажной ленте.
Обычно во время приступа пароксизмальной тахикардии сердце бьется с частотой 140–250 ударов в минуту, а частота сердечных сокращений здорового человека составляет 60–100 ударов в минуту.
Если получится провести обследование во время приступа, аппарат ЭКГ зарегистрирует нарушения сердечного ритма. Это подтверждает диагноз и исключает вероятность других заболеваний.
Вместе с тем бывает сложно «поймать» приступ, поэтому врач может попросить обследуемого человека носить небольшой портативный электрокардиограф в течение суток. Такое исследование называется суточное мониторирование ЭКГ или холтеровское мониторирование.
Если рассматривается возможность хирургического лечения тахикардии, могут потребоваться дополнительные обследования для того, чтобы точно определить, в каком участке сердца находится проблемная зона.
Например, врач может назначить электрофизиологическое исследование, во время которого через вену на ноге в сердце вводятся мягкие гибкие электроды. Человек при этом находится под действием успокоительного средства.
Эти провода измеряют электрические сигналы сердца и позволяют врачам определить, где возникает внеочередной электрический импульс, вызывающий приступ учащенного сердцебиения.
Во многих случаях симптомы пароксизмальной тахикардии быстро проходят и лечения не требуется.
Если же приступы учащенного сердцебиения повторяются часто и тяжело переносятся человеком, врач может назначить лечение, которое позволит быстро останавливать приступы и предотвращать их появление в будущем.
В случае если приступ тахикардии приводит к потере сознания или другим серьезным нарушениям здоровья, требуется госпитализация в кардиологическое отделение больницы и специализированную клинику для более детального обследования и лечения.
Как остановить приступ пароксизмальной тахикардии
Обычно для прекращения приступа пароксизмальной тахикардии хорошо помогают различные приемы, которые оказывают воздействие на блуждающий нерв. Кроме того, могут использоваться лекарственные препараты, а в крайних случаях — воздействие на сердце электрическим разрядом — электроимпульсная терапия.
Воздействие на блуждающий нерв — вагусные пробы. Данные приемы позволяют стимулировать работу блуждающего нерва, благодаря чему снижается скорость передачи электрических импульсов в сердце и останавливается приступ тахикардии, однако это помогает только в одном случае из трех.
- Проба Вальсальвы. Необходимо задержать дыхание на вдохе на 20-30 секунд и потужиться: напрячь мышцы брюшного пресса и грудной клетки, а затем с усилием выдохнуть.
- Холодовая проба. При появлении тахикардии нужно опустить лицо в емкость с холодной водой.
- Проба Ашнера. Во время учащенного сердцебиения рекомендуется закрыть глаза и аккуратно надавить на глазные яблоки.
Врач также может провести массаж каротидного синуса — особой рефлексогенной зоны, которая находится на шее.
https://www.youtube.com/watch?v=oWawcpq-fL4
Вагусные пробы эффективны только при самом распространенном типе пароксизмальных тахикардий — наджелудочковых (суправентрикулярных) тахикардиях.
Лекарственные препараты при пароксизме тахикардии. Если не удается остановить приступ с помощью вагусных проб, необходимо обратиться к врачу.
Врач может назначить ряд лекарственных средств, которые вводятся внутривенно и помогают быстро восстановить нормальный сердечный ритм.
Чаще всего назначаются такие препараты, как аденозин, верапамил, трифосаденин, пропранолол, дигоксин, амиодарон и др.
Электроимпульсная терапия (кардиоверсия).
При продолжительном приступе тахикардии, который не реагирует на стимуляцию блуждающего нерва и лекарственные препараты, или при невозможности использования данных методов ритм восстанавливают с помощью дефибриллятора.
Это относительно простая процедура, в ходе которой через специальный аппарат в грудную клетку подается электрический ток. Сердце получает разряд электричества и начинает сокращаться в нормальном ритме. Обычно кардиоверсия проводится под общим обезболиванием.
Кардиоверсия — это очень эффективная процедура, тяжелые осложнения при её проведении редки, однако после нее мышцы груди могут болеть, а на участках кожи, контактировавших с электричеством, еще несколько дней может сохраняться покраснение и раздражение.
Если есть возможность, вместо кардиоверсии используют чреспищеводную кардиостимуляцию. В этом случае наркоз не требуется. Электрод вводят в пищевод и, когда он оказывается на уровне сердца, подают небольшой разряд тока, который восстанавливает нормальный ритм. Это более щадящая процедура, но она требует специальной подготовки от врача.
Существуют также различные методы профилактики приступов учащенного сердцебиения. Если приступы вызваны усталостью, употреблением большого количества алкоголя или кофеина, интенсивным курением, рекомендуется избегать этих причин.
При необходимости для профилактики приступов тахикардии врач назначит лекарственное средство, которое будет замедлять электрические импульсы в сердце. Такие препараты нужно принимать ежедневно в форме таблеток. Это может быть дигоксин, верапамил и бета-блокаторы.
Побочные эффекты: головокружение, понос и нечеткость зрения. Прием бета-блокаторов может вызывать хроническую усталость, а у мужчин — нарушение эрекции. Менее распространенные побочные эффекты — бессонница и депрессия.
Если назначенное лекарство не помогает или вызывает неприятные побочные эффекты, врач может назначить другое средство.
Радиочастотная абляция (РЧА) — назначается в редких случаях, когда приступы тахикардии очень тяжелые или часто повторяются. Цель лечения — удалить дополнительные пути проведения электрического импульса в сердце, которые вызывают нарушение ритма. Это безопасный и очень эффективный метод лечения, после которого больше не потребуется принимать лекарства.
В ходе операции в вену на бедре или в паху вводится катетер (тонкий провод), а потом проводится к сердцу. Там он измеряет его электрическую активность, чтобы определить точное место, вызывающее нарушения. После этого, дополнительный путь проведения импульсов разрушается с помощью радиоволн высокой частоты, и на этом месте остается небольшой шрам.
Во время процедуры человек находится в сознании, но под действием успокоительного. Место введения венозного катетера обезболивается. РЧА обычно длится полтора часа и после нее можно сразу идти домой, однако в некоторых случаях требуется остаться на ночь в больнице (например, если абляция проводилась поздно вечером).
Данная процедура очень эффективна в предотвращении будущих приступов тахикардии (в 19 из 20 случаев достигается полное излечение), но как и при любых операциях, существует риск осложнений. Например, кровотечение и образование синяков в месте введения катетера, однако даже большие синяки не требуют лечения и проходят через две недели.
Есть также небольшой риск (менее 1%) повреждения электрической системы сердца (блокада сердца). В этом случае может потребоваться постоянно носить кардиостимулятор для регулирования сердечного ритма. Потенциальные риски и преимущества радиочастотной абляции следует обсудить с хирургом перед операцией.
https://www.youtube.com/watch?v=MSM0er0xZMY
Заболевание лишь изредка представляет угрозу для жизни, однако при появлении симптомов следует сразу же обратиться к врачу. Углубленной диагностикой и лечением нарушений ритма сердца занимается врач кардиолог, которого можно найти с помощью сервиса НаПоправку.
Если вам рекомендована плановая госпитализация в больницу, чтобы провести более детальное обследование или радиочастотную абляцию, с помощью нашего сайта можно найти надежную кардиологическую клинику.
Localisation and translation prepared by Napoprau.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Напоправку.ру 2020
Учащенное сердцебиение. Лечение частого и сильного сердцебиения. Давление и сердцебиение: что делать, когда сильно стучит сердце?
Учащенное сердцебиение – ощущение, что сердце бьется слишком часто или сильно стучит – повод обратиться к врачу.
Сердцебиение – это жалоба пациентов на субъективное ощущение учащенного, аритмичного или тяжелого сердцебиения. В норме мы не замечаем биения своего сердца. А вот любое отклонение от нормы становится сразу же заметно.
Сердцебиение обычно описывается пациентами следующим образом: сердце слишком сильно (или «громко») стучит в груди, сердце «выпрыгивает» из груди, сильно колотится, «дёргает», «поворачивается» или «трепещет».
Усиленное сердцебиение может сопровождаться чувством пульсации на шее, в висках, подложечной области или кончиках пальцев. Сердцебиению также могут сопутствовать шум в ушах, болевые ощущения в области сердца, чувство стеснения в груди или затруднённости дыхания.
Подобные симптомы могут свидетельствовать о патологии сердца, но в большинстве случаев жалоб на усиленное сердцебиение с сопутствующими симптомами инструментальные исследования признаков поражения сердца не выявляют.
Сердцебиение следует отличать от тахикардии. Тахикардия – это объективное увеличение частоты сердечных сокращений. Нормальный пульс у взрослого человека в состоянии покоя – 60-80 ударов в минуту. Если регистрируется более 90 ударов в минуту, то диагностируется тахикардия. Однако при этом пациент может не ощущать, что его сердцебиение – учащенное.
Распространенные причины учащенного сердцебиения
Даже здоровый человек может ощущать усиленное сердцебиение. В наибольшей степени это свойственно людям с повышенной нервной чувствительностью. Привести к учащенному сердцебиению могут:
- значительные физические усилия;
- быстрый подъём на высоту;
- физическая нагрузка в условиях жаркой и душной среды (недостаток кислорода приводит к усиленной работе сердца);
- резкое психическое напряжение (испуг, возбуждение и т.п.);
- употребление большого количества продуктов с высоким содержанием кофеина (кофе, чай, кока-кола);
- некоторые лекарственные препараты (в частности, средства от насморка);
- нарушения пищеварения (например, метеоризм, вследствие которого диафрагма оказывается несколько приподнятой).
Сильное сердцебиение может чувствоваться при высокой температуре (больные, испытывающие жар, часто ощущают сердцебиение).
Учащенное сердцебиение при повышенном давлении
Учащенное сердцебиение часто сопровождается повышенным артериальным давлением. В этом случае, чем чаще сокращается сердце, тем выше давление в артериях.
Зависимость тут именно такая… Поэтому считать повышенное артериальное давление причиной усиленного сердцебиения неправильно.
Другое дело, что повышение давление, сопровождающееся общим ухудшением самочувствия, может заставить заметить, как сильно стучит сердце.
https://www.youtube.com/watch?v=8SL8Ch-j6XI
Учащенное сердцебиение и повышение артериального давления могут вызываться одними и теми же причинами. В этом случае лечебные мероприятия, направленные на нормализацию давления, будут способствовать и нормализации сердцебиения.
Учащенное сердцебиение при пониженном давлении
Повышенная частота сердцебиения вполне возможна и при пониженном давлении.
Резкое понижение давление может наблюдаться при шоковых состояниях (анафилактическом, травматическом, инфекционно-токсическом, психогенном и других разновидностях шока).
Организм реагирует на это, ускоряя сокращение сердечной мышцы, чтобы восстановить давление. Подобный компенсационный характер усиленного сердцебиения имеет место и при большой кровопотере.
Учащенное сердцебиение при нормальном давлении
Однако усиленное сердцебиение может ощущаться и независимо от давления. Давление может быть и пониженным, и нормальным, а пациент жалуется на сердцебиение.
Такое возможно при вегето-сосудистой дистонии, анемии, заболеваниях щитовидной железы и ряде других заболеваний. Не стоит пытаться определить, чем вы больны, и тем более начинать лечение только на основании сопоставления сердцебиения и давления.
Во всех случаях, когда вас беспокоит повышенное сердцебиение, необходимо пройти обследование по назначению врача.
Когда сердцебиение – повод обратиться к врачу?
Учащенное сердцебиение является поводом обращения к врачу, если оно:
- слишком интенсивно;
- носит затяжной характер (не проходит в течение длительного времени);
- возникает при всё меньшем воздействии вышеуказанных факторов;
- возникает вне связи с вышеуказанными факторами;
- носит неровный характер (можно предполагать аритмию – нарушение ритма сердца).
В этих случаях учащенное сердцебиение может быть проявлением серьёзных нарушений и заболеваний, таких как:
- авитаминоз;
- анемия (низкое содержание гемоглобина и железа в крови);
- тетания (состояние, обусловленное недостатком кальция);
- эндокринными заболеваниями;
- сердечными патологиями.
Однако, как правило, в случае миокардита, других заболеваний сердца, а также гиперфункции щитовидной железы усиленное сердцебиение не бывает основной жалобой. При подобных заболеваниях, прежде всего, жалуются на боль в области сердца и одышку.
Оперативно надо реагировать, если на фоне усиленного сердцебиения наблюдаются головокружение, одышка, побледнение кожи, потливость. В этом случае следует вызвать скорую помощь.
Чем поможет врач при сильном сердцебиении?
С жалобой на сердцебиение следует обращаться к врачу–терапевту или врачу-кардиологу.
При жалобах пациента на усиленное сердцебиение в первую очередь необходимо установить его причину – имеет ли оно физиологическое или патологическое происхождение. Для этой цели могут быть назначены лабораторные и инструментальные исследования, в том числе ЭКГ, эхокардиография (УЗИ сердца), рентгенография сердца.
После установления причины повышенного сердцебиения назначается курс лечения, направленный на устранение патологических факторов. Нормализация сердцебиения достигается с помощью лечения антиаритмическими препаратами.
Подобные препараты не стоит принимать самостоятельно, их должен назначать врач в соответствии с состоянием Вашего организма, установленным на основании врачебного обследования. В противном случае результат лечения может быть отрицательным.
Как эффективно бороться с тахикардией при ВСД
Вегетососудистую дистонию традиционно причисляют к неврологическим патологиям. Но пациент с данной нозологией может обратиться не только к терапевту или семейному врачу, иногда больные попадают сразу же к кардиологу, гастроэнтерологу. Всё зависит от ведущей симптоматики. Почему же так разнообразны проявления ВСД?
Давайте для начала немного углубимся в анатомические тонкости обсуждаемой проблемы.
Наша нервная система делится на соматическую, отвечающую за скелетную мускулатуру (соответственно, и движения), а также на вегетативную, контролирующую деятельность внутренних органов и сосудистого русла.
Поэтому любые сбои или недостаточность в работе последней приведут к нарушению функционирования практически всего организма. Отсюда и разнообразие клинической картины у пациентов с ВСД.
https://www.youtube.com/watch?v=5cSiW35f-0k
Вегетативный отдел, в свою очередь, подразделяется на симпатический и парасимпатический. Первый «выходит на арену» во время бодрствования и в стрессовые моменты (именно он обуславливает появление тахикардии), а второй, наоборот, главенствует в периоды покоя.
В норме эти антагонисты находятся в гармонии, поочерёдно сменяя друг друга. Но существует такое заболевание, как ВСД, при котором нарушается физиологический баланс. Течение патологии чаще всего приступообразное.
Пароксизмы сопровождаются не только учащением сердцебиения, но и нередко болью в области желудка, комом в горле, чувством нехватки воздуха, дрожью в теле, потливостью.
Проще говоря, они проявляются целым «букетом» симптомов, которые у каждого пациента составляют свою неповторимую клиническую картину.
Вследствие чего возникает описанный выше дисбаланс, на данный момент достоверно неизвестно.
Можно констатировать лишь факт снижения влияния коры головного мозга на вегетатику, из-за чего она начинает «жить своей жизнью».
Большинство медиков склоняется к тому, что ключевое значение в развитии нозологии принадлежит психогенным факторам, то есть она формируется на фоне эмоциональных расстройств.
Подробнее о причинах, симптомах и лечении ВСД смотрите в видео по ссылке ниже.
Ощущая у себя тахикардию, не стоит сразу же приписывать её дистонии. Ведь она может возникать на фоне физиологических состояний, к примеру, беременности. А нередко учащение пульса сопровождает анемию, остеохондроз, повышение температуры тела при инфекционных болезнях и т.д.
Какие виды тахикардии при ВСД встречаются чаще всего
Во время приступа вегетососудистой дистонии кардиальной направленности, то есть проявляющегося сердечными симптомами, наблюдаются два вида тахикардии (учащение сердцебиения более 80 уд./мин).
Это синусовая, при которой импульсы поступают из физиологического водителя ритма, и пароксизмальная наджелудочковая.
Последняя характеризуется наличием патологического очага генерации возбуждения на пути следования разряда из предсердий к желудочкам.
И та, и другая редко возникают, как изолированный симптом. В большинстве случаев симпатоадреналовый криз сопровождается распирающей головной болью, сильной тошнотой, переходящей в рвоту, страхом, тремором в руках.
В этом разделе статьи мне хотелось бы ответить и на один из часто задаваемых вопросов: могут ли ВСД и тахикардия, ассоциированная с ней, стать «избавлением» от армии. В некоторых случаях патология действительно является препятствием к несению службы.
Но лишь когда пароксизмы возникают не реже одного раза в месяц и сопровождаются яркой клиникой (обмороками, болью в сердце, которая не уменьшается после приёма препаратов).
И, самое главное, – всё вышеперечисленное должно быть обязательно зафиксировано врачами в письменном виде, а также подкреплено всевозможными обследованиями.
Неделю назад во время моего дежурства бригадой СМП в приёмное отделение была доставлена беременная А., 24 лет. Жалобы она предъявляла на чувство нехватки воздуха (как выразилась больная: «не могу вдохнуть полной грудью»), сильное сердцебиение, ком в горле, тошноту, однократную рвоту, тревожность, дрожь в теле и озноб.
Из анамнеза, который изложил фельдшер, удалось узнать, что женщину доставили с улицы, где она после ссоры с мужем почувствовала вышеописанные симптомы. Объективно пациентка была эмоционально лабильна, переходила с крика на слёзы. Кожные покровы бледные, ЧСС – 94 уд./мин, дыхание учащённое до 22-24 дыхательных движений в минуту, гипергидроз ладоней и стоп, тремор в пальцах рук.
В остальном – без особенностей. Предварительное заключение: «ВСД, пароксизмальное течение».
Из методов диагностики применялись: клинический анализ крови и мочи, биохимический анализ крови, ЭКГ. На консультацию был вызван гинеколог. Отклонений в ходе обследования выявлено не было. Пациентку госпитализировали в неврологическое отделение, где назначили Глицин, настойку валерианы. На следующий день она была направлена на осмотр к неврологу, у которого и продолжила лечение.
Как решать проблему
Единого совета, как избавиться от тахикардии при ВСД, не существует.
Ведь, несмотря на огромное количество всевозможных методов диагностики, органических изменений при данной патологии выявить не удаётся. Проще говоря, непонятно, на какую структуру нужно повлиять, чтобы устранить абсолютно все симптомы болезни.
https://www.youtube.com/watch?v=ZdCZhrhP8ug
Поэтому лечение обычно сводится к:
- попытке устранить факторы, провоцирующие пароксизм. А их на самом деле достаточно много, и для каждого пациента они индивидуальны. Одни больные больше реагируют на резкую смену погоды, то есть страдают от метеозависимости, другие подвержены учащению приступов на фоне переутомлений, нарушения диеты и т.п.;
- приёму симптоматических средств. Имеются в виду препараты, устраняющие конкретное проявление ВСД. К примеру, если это тошнота, то назначают Метоклопрамид. О медикаментах, урежающих пульс, мы поговорим чуть позже;
- рациональной психотерапии. Не удивляйтесь и не уходите от доктора, который предложил вам после ряда обследований посетить психолога или психотерапевта. Наблюдаемая патология всегда имеет эмоциональную подоплёку.
ВСД, основным проявлением которой является тахикардия, часто относят к кардионеврозам. Подробнее о них вы сможете прочитать здесь.
Помогают ли медикаменты
Правильно подобранное комплексное лечение позволит добиться стойкой ремиссии вегетососудистой дистонии. Исходя из современных клинических рекомендаций и советов ведущих специалистов в этой области, оно должно включать:
- симптоматическую терапию;
- психотропные препараты;
- работу с психологом или психотерапевтом, арт-, анималотерапию;
- рациональные физические нагрузки (плавание, пилатес, йогу);
- физиотерапевтические методики.
Когда основным симптомом ВСД является тахикардия, необходимо принимать бета-адреноблокаторы – Пропранолол, Бисопролол, Анаприлин. Но использовать их следует лишь для снятия приступа.
Игнорировать такой симптом, как учащение пульса, нельзя, даже если он не доставляет вам дискомфорта. Ведь при этом наше сердце работает непродуктивно, его камеры не успевают в достаточной мере заполниться кровью, поэтому, несмотря на то, что наш «насос» сокращается быстрее, организм недополучает кислород и питательные вещества, а миокард при этом изнашивается.
Препаратами выбора, стабилизирующими эмоциональный фон пациента с ВСД, на начальных этапах становятся Глицин, Фенибут, Афобазол, Адаптол, настойка валерианы и др. Если эффект достигнут не был, то прибегают к назначению антидепрессантов – Сертралина, Циталопрама, Флуоксетина. Приём этих средств на фоне адекватной психотерапии обычно приводит к стойкой длительной ремиссии.
Физиотерапевтическими методиками, позволяющими восстановить баланс между деятельностью симпатической и парасимпатической систем, являются:
- контрастный душ;
- электросон;
- кислородные ванны;
- иглорефлексотерапия;
- массаж.
Советы специалиста: как успокоить сердцебиение при ВСД
Бывают ситуации, когда приступ ВСД с тахикардией застает пациента врасплох, и медикаментов под рукой не оказывается. Что же делать в таких случаях?
Для начала я советую ослабить галстук, расстегнуть ремень и ворот рубашки. Откройте окно, чтобы был доступ свежего воздуха. Постарайтесь нормализовать дыхание: не нужно делать его глубоким или с паузами. Примите удобную для вас позу. Лучше всего, если вы комфортно устроитесь в кресле.
Выпейте воды, прохладного травяного чая на основе мелиссы или мяты. И самое важное в этот момент – настроиться на позитивный лад: стоит вспомнить что-то приятное, а ещё лучше – подумать о людях, событиях, которые приносят вам радость.
Таким образом, вы прекратите «наступление» панической атаки, и препараты для борьбы с тахикардией не понадобятся.
Тахикардия (сердцебиение) при неврозе и ВСД: симптомы, причины, лечение
Вегетососудистая дистония (ВСД) развивается из-за стрессов, эндокринных сбоев, неврозов и различных патологий. Подобные факторы нарушают баланс нервной системы, что проявляется сбоями в ее вегетативном отделе. Они возникают приступообразно в виде многочисленных симптомов. Тахикардия при ВСД встречается чаще всего.
Свойственное ей учащение сердцебиения можно обнаружить даже в спокойном состоянии. Для устранения аритмии придется точно поставить диагноз и купировать сбой в вегетативном отделе. Нормализовав баланс нервной системы, можно избавиться от проявлений ВСД.
Начать лечение нужно сразу при обнаружении первых симптомов, чтобы не дать возникнуть осложнениям.
Взаимосвязь с нагрузкой
Вегетососудистая дистония – патология, которая возникает на фоне расстройств функционирования ВНС. Из-за этого часто прогрессируют разные симптомы. Тахикардия – признак, который ощущает 100 % больных ВСД.
Очень часто учащенное сердцебиение (больше 90 ударов в минуту) остается единственным проявлением патологии. При этом четко прослеживается взаимосвязь такого изменения и физической нагрузки:
- Если увеличение частоты сердечных сокращений (ЧСС) возникает после определенного упражнения, переживать не стоит. Это физиологическая реакция, которая вызывает адекватное поступление кислорода при повышенной в нем потребности.
- Ускорение работы сердца без видимых причин должно насторожить человека. Стоит понаблюдать за собственным здоровьем и при повторных эпизодах обратиться к врачу.
Профилактика
Во время тахикардии появляется удушье. Если человек в помещении, то открыть окно, чтобы зашел свежий воздух. Больного успокоить, можно дать седативную таблетку – успокоительного, уложить в удобную позу. Симптомы можно снимать при помощи травяных отваров, валерьяны, мелиссы и мяты. Успокаивающие средства окажут помощь, если патология имеет физиологический характер.
Профилактика
https://www.youtube.com/watch?v=tSQzV_n9zyM
Для профилактики и восстановления работы сердца нужно использовать оздоровительные мероприятия: заниматься тренировками, чаще гулять на улице, забыть о волнениях, алкоголе и курении, привести в порядок режим дня, особенно уделить внимание сну и отдыху
Как возникает тахикардия
Развитие тахикардии при ВСД обусловлено изменением работы вегетативной нервной системы. В ускорении сокращений сердца играют роль несколько факторов:
- увеличение активности симпатического отдела ВНС из-за которого увеличивается нагрузка на всю сердечно-сосудистую систему (ССС) с увеличением ЧСС;
- в самом органе стимулируется функция синусового узла с появлением соответствующего симптома;
- на фоне изменения продукции гормонов с последующим запуском тахикардии.
Указанные выше механизмы развития тахикардии часто комбинируются между собой в разной форме. Результатом их взаимодействия становится увеличение ЧСС, часто с присоединением других симптомов нарушения работы ССС.
Диагностика и лечение – главная задача врача. Тахикардия относительно слабо влияет на жизнь больного, но при ее прогрессировании и присоединении других нарушений человек отмечает ухудшение самочувствия.
Методы диагностики заболевания
Частый пульс при ВСД можно выявить и в домашних условиях. Необходимо посчитать количество сокращений, находясь в спокойном состоянии. Если ничего не беспокоит, то диагноз ставят случайно во время профилактического осмотра. Чтобы нормализовать состояние, необходимо выявить, чем было вызвано нарушение, и устранить причину. В качестве диагностических методов в этом случае используют:
- электрокардиограмму;
- эхокардиографию;
- магнито-резонансную томографию.
С пациентом проводится беседа, в ходе которой врач собирает анамнез, выявляет факторы, способствующие развитию гипертонии. При наличии органических или психологических причин проводят их лечение. Международная классификация болезней выделяет ВСД как один из видов невроза. Поэтому больной должен пройти курс восстановления и укрепления нервной системы.
Классификация
Тахикардия – это увеличение числа сердечных сокращений. В зависимости от причин, которые вызвали такие изменения, она бывает:
- экстракардиальной (фактор, провоцирующий увеличение ЧСС, локализуется вне главного «насоса» в организме человека);
- интракардиальной (появление симптома связано с изменениями в работе сердца).
Типичные причины, обуславливающие ВСД и тахикардию: интоксикации (пищевые, бытовые), стресс, повышенная физическая нагрузка. Обострение хронических заболеваний, травмы и эмоции и тоже могут вызывать тахикардию.
В зависимости от очага возникновения импульсации выделяют такие виды увеличения ЧСС:
- Эктопическое. Сигнал к сокращению возникает в предсердии, желудочке или другой части сердца.
- Синусовое. Это физиологичное изменение работы органа, которое сопровождается формированием импульсов в соответствующем узле. При дистонии чаще встречается этот вариант.
Существует еще одна условная классификация, по течению: неожиданные приступы тахикардии (пароксизмы) и персистирующая форма (постоянная).
Каждая из них имеет особенности развития.
Чаще всего тахикардия у больных дистонией является экстракардиальной. Причина ее скрыта в нарушении работы вегетативной нервной системы. Но ни в коем случае не стоит игнорировать симптом. Он бывает предвестником или проявлением серьезных органических поражений ССС (ишемическая болезнь сердца).
В любом случае следует обратиться за консультацией к врачу, особенно если этот симптом появился впервые.
Вегетососудистая дистония
Работой внутренних органов, желез и сосудов управляет вегетативная нервная система. Она не подчиняется воле человека, поэтому невозможно силой мысли ускорить сердцебиение или повысить давление крови.
Если нарушается функция вегетативной нервной системы, возникает характерный комплекс симптомов, который называют вегетососудистой дистонией.
Не все врачи признают это заболевание, но многие люди не могут обойтись без специального лечения.
Что такое ВСД
Вегетососудистая дистония (ВСД), или нейроциркуляторный синдром – это функциональное расстройство вегетативной нервной системы, при котором появляется комплекс симптомов, не характерных для конкретного заболевания. Обследование пациентов с подозрением на ВСД чаще всего не выявляет изменений в структуре внутренних органов, но может показать отклонения в их функции на границе нормы.
https://www.youtube.com/watch?v=CoRzKPzFCDs
Вегетативную дисфункцию нельзя назвать полноценным заболеванием, этот диагноз отсутствует в Международной классификации болезней (МКБ-10). Но терапевты, кардиологи и неврологи продолжают ставить этот диагноз пациентам, у которых обследование не выявило никаких нарушений, а жалобы на плохое самочувствие продолжаются.
Считается, что проявления патологии возникают из-за нарушений координации работы двух структур вегетативной нервной системы. Она состоит из симпатической и парасимпатической системы, которые отличаются по влиянию на организм. Активатором симпатики является гормон адреналин, поэтому она выполняет следующие функции:
- увеличивает число сердечных сокращений;
- повышает артериальное давление;
- стимулирует выброс глюкозы в кровь;
- расширяет артерии головного мозга, легких и сердца;
- уменьшает выделение слюны;
- подавляет перистальтику пищеварительного тракта;
- расширяет бронхи и усиливает газообмен;
- увеличивает зрачки;
- вызывает спазм сфинктеров мочевого пузыря, пищеварительного тракта.
Эти реакции необходимы, чтобы защитить организм в опасной ситуации, активировать его на бегство. Парасимпатическая нервная система работает в противоположном направлении.
Она снижает давление, ускоряет перистальтику кишечника, мочевыводящих органов, сужает зрачки и бронхи. Активатором парасимпатики является вещество ацетилхолин.
Оно замедляет сердцебиение, снижает концентрацию глюкозы в крови и расслабляет все сфинктеры в организме.
Вегетативная дистония возникает, если симпатика или парасимпатика активируются спонтанно, без видимой причины. Поэтому у человека вдруг в состоянии покоя появляется усиленное сердцебиение, поднимается давление и беспокоит тревожность.
Но часто вегетососудистая дистония является предшественником серьезных заболеваний. Возникнув в молодом возрасте без лечения, через несколько лет она приводит к формированию артериальной гипертензии, болезней сердца, пищеварительного тракта и гормональным расстройствам.
Причины и симптомы ВСД
В группе риска по развитию вегетососудистой дистонии находятся подростки и женщины. У мужчин ВСД редко возникает как самостоятельный синдром, обычно дистония связана с другими заболеваниями. Причины патологии чаще всего неизвестны, но ее появление связывают со следующими провоцирующими факторами:
- стрессы – постоянное нервное напряжение вызывает выброс гормонов стресса, которые стимулируют вегетативную нервную систему;
- гормональные изменения – физиологически у женщин в течение менструального цикла, при наступлении беременности, климакса изменяется концентрация половых стероидов, которые косвенно влияют на функционирование нервной системы;
- созревание нервной системы – у подростков приводит к выраженным признакам ВСД;
- вредные привычки – курение, употребление алкоголя, напитков с кофеином вызывает нарушения в функционировании сосудов и проведении нервных импульсов.
Первые симптомы вегетативной дистонии могут появиться уже в детском возрасте. Их связывают с наследственностью и особенностями течения беременности.
Если будущая мама страдает от вегетососудистой дистонии, курит, у нее диагностирована артериальная гипертензия, то риск появления патологии у ребенка значительно повышается.
На здоровье младенца негативно сказывается внутриутробная гипоксия, нарушение фето-плацентраного кровотока, а также стрессы, которые испытывает беременная. Острая гипоксия плода во время родов также может привести к формированию ВСД в раннем возрасте.
Формирование вегетососудистой дистонии у взрослых может быть связана с остеохондрозом, травмами головы, неполноценным питанием. Продолжительная жизнь в плохих экологических условиях, работа на вредном производстве также приводит к ВСД. Метеозависимые люди также часто сталкиваются с дистонией.
Симптомы вегетативной дисфункции разнообразны, врачи определяют более 40 признаков болезни, но не все из них встречаются у одного пациента. Обычно это комбинация из 4-5 постоянных симптомов и несколько дополнительных. В зависимости от проявлений со стороны сердечно-сосудистой системы, выделяют три типа вегетососудистой дистонии:
- кардиальный – не сопровождается скачками давления, для него характерны боли в области сердца или перебои в его работе;
- гипертензивный тип – человек страдает от повышенного артериального давления, которое сопровождается паническими атаками, ознобом, увеличением двигательной активности;
- гипотензивный тип – характеризуется пониженным давлением, которое удерживается на уровне 100/50-90/45 мм рт.ст. Дополнительно беспокоит слабость, сонливость, головокружение.
Признаками дистонии считают периодическую одышку, чувство нехватки воздуха или ощущение спазма в горле. Многие жалуются врачу на боли в сердце, ощущение повышенного сердцебиения, давления в груди, перебои в работе сердца, но зафиксировать их при помощи ЭКГ удается редко.
К симптомам вегетативной дисфункции относят снижение аппетита, изжогу, метеоризм и другие нарушения пищеварения. Болезнь проявляется в виде учащенного мочеиспускания или задержки мочи, озноба и похолодания конечностей, повышенной потливости. Многие жалуются на метеочувствительность, нарушения сна, перепады настроения и раздражительность.
У женщин с ВСД может сбиваться менструальный цикл или за 1-2 недели до месячных появляются симптомы предменструального синдрома.
https://www.youtube.com/watch?v=bP_YvUwS4VE
Выраженность признаков вегетососудистой дистонии может отличаться. В зависимости от частоты появления симптомов, выделяют следующие типы болезни:
- пароксизмальный – периодически появляются приступы вегетососудистой дистонии;
- перманентный – симптомы дистонии постоянны, обычно слабо выражены, но могут усиливаться под влиянием провоцирующих факторов;
- смешанный – включает признаки двух предыдущих типов;
- латентный тип – признаки болезни появляются только после сильного стресса, в остальное время симптомы не беспокоят.
Вегетососудистая дистония при длительном течении без лечения может привести к нарушениям в работе сердца. У людей, которые имеют лишний вес, неправильно питаются и страдают от гиподинамии повышается риск развития ишемической болезни сердца и гипертонии. У женщин ВСД в возрасте 45-50 лет утяжеляет течение климакса.
Методы диагностики
Вегетососудистая дистония является диагнозом-исключением. Это значит, что его ставят после полного обследования сердечно-сосудистой, нервной системы, если в них не обнаружили нарушений в работе.
Для диагностики необходимо обратиться к терапевту, который при необходимости направит к кардиологу, неврологу или эндокринологу.
Чтобы врач смог точно поставить диагноз, необходимо точно описать симптомы, время их появления.
Терапевт обязательно уточнит, употребляет ли пациент алкоголь, никотин, как часто пьет кофе и какого режима дня придерживается. Эти данные необходимы, чтобы правильно составить рекомендации по лечению болезни.
Для диагностики вегетососудистой дистонии применяют следующие методы:
- лабораторная диагностика – общий анализ крови и мочи без специфических изменений, в биохимическом анализе может быть нарушено соотношение липидов;
- анализ крови на гормоны – показательно исследование гормонов щитовидной железы, при их повышении может наблюдаться тахикардия, похудение;
- ЭКГ – для ВСД изменения не характерны, иногда удается зафиксировать тахикардию, единичные экстрасистолы, но признаков тяжелого нарушения проводимости в сердце нет;
- ЭЭГ – электроэнцефалограмма может выявить небольшие отклонения в проведении импульсов в головном мозге;
- УЗИ внутренних органов – проводится обследование брюшной полости при жалобах на нарушение пищеварения, исследование сердца, почек, органов малого таза у женщин.
Дисфункция нервной системы не сопровождается поражением внутренних органов, большинство показателей находятся на границе нормы, несмотря на жалобы на плохое самочувствие.
Лечение вегетососудистой дистонии
Врач выбирает, чем лечить ВСД, индивидуально. Начинают с немедикаментозной терапии и устранения факторов, провоцирующих ухудшение состояния. Рекомендуется соблюдать режим дня, ложиться спать не позднее 23 часов, а перед сном отказаться от просмотра телевизора и использования электронных гаджетов.
Помогает соблюдение специальной диеты. Вне зависимости от формы дистонии из рациона исключают кофе, энергетические напитки, алкоголь, отказываются от курения. Если имеется склонность к повышенному давлению, ограничивают количество потребляемой соли, придерживаются питания с низким содержанием жиров. При склонности к лишнему весу, применяют средства для похудения.
Лечить приступ паники, тревожность можно успокоительными препаратами на растительной основе. Врач может рекомендовать травяные чаи из ромашки, мяты, при высоком давлении – брусники и толокнянки.
Помогают физиопроцедуры, которые успокаивают, влияют на тонус сосудов, регулируют работу нервной системы. Рекомендуется ходить на электросон, пройти курс хвойно-солевых и радоновых ванн, посещать барокамеру, криосауну, просто плавать в бассейне или записаться на контрастный душ.
Чтобы лечить ВСД при помощи лекарственных средств, необходимо убедиться, что другие методы оказались неэффективными. Медикаментозную терапию врач подбирает с осторожностью. Это могут быть нейролептики, таблетки от повышенного давления, витаминные и общеукрепляющие средства.
https://www.youtube.com/watch?v=8gY1dka_mvs
Вегетососудистую дистонию можно контролировать и сдерживать ее проявления, если зарядиться хорошим настроением, избегать стресса и равномерно распределять нагрузку в течение дня. Режим сна, правильное питание и разумные занятия спортом принесут пользу вашему организму.